Notice historique :
François Ochsner, Département de neurologie.
Laurent Tatu, Département de neurologie et laboratoire d’anatomie. CHRU Besançon, France.
La neuropathie motrice multifocale à blocs de conduction persistants est aujourd’hui reconnue comme une pathologie avec un tableau clinique associant des déficits moteurs asymétriques, sans troubles sensitifs, mais accompagnés de crampes, de fasciculations et de myokymies. D’un point de vue électrophysiologique, les anomalies observées correspondent à des blocs de conduction touchant initialement les membres supérieurs.
La caractérisation de cette entité nosologique a été longue et discutée(1). Nous présentons ici le premier patient connu souffrant de cette pathologie et le contexte médical de la description initiale. Ce patient zéro a fait l’objet de la publication princeps de cette entité clinique par Gérard Roth (1923-2006) et ses collègues du service de neurologie des hôpitaux universitaires de Genève(2).

Gérard Roth (1923-2006)
Patient zéro
Un patient né en 1930 souffrait de crampes de la main droite depuis 1969. En 1974, s’installe une faiblesse motrice de la main droite. Il est finalement examiné dans le Service de Neurologie de l’Hôpital Universitaire de Genève en 1977. L’examen clinique montre alors l’extension de la parésie au membre inférieur droit. L’examen électroneuromyographique met en évidence la présence de blocs de conduction moteurs proximaux. Le bilan étiologique exclut la plupart des causes acquises et héréditaires connues à l’époque. En 1979, le tableau clinique du patient s’aggrave alors que le status électrophysiologique reste inchangé avec la persistance des mêmes blocs de conduction. La dernière évaluation électro-clinique a lieu en 1984 alors que le patient est devenu tétraplégique mais ne présente toujours aucun déficit sensitif. Des blocs de conduction sont désormais enregistrés sur l’ensemble des nerfs examinés aux membres supérieurs et inférieurs. Le patient décèdera trois ans plus tard.
Distribution des blocs sur le patient princeps (2).
La naissance de la neuropathie motrice multifocale avec blocs de conduction persistants
La notion de blocs de conduction est connue depuis le XIXe siècle en particulier grâce aux travaux de Guillaume Duchenne de Boulogne (1806-1875) et de Wilhelm Erb (1840-1921). Le concept de neurapraxie avec bloc transitoire n’est cependant précisé qu’en 1942 lorsque Herbert J Seddon (1903-1977) publie ses travaux sur la classification des lésions nerveuses(3). Deux ans plus tard Derek Denny-Brown (1901-1981) et Charles Brenner (1913-2008) établissent une relation de causalité entre une lésion démyélinisante focale et un bloc de conduction(4). Cette relation n’est définitivement établie que par les travaux expérimentaux de William Ian McDonald (1933-2006) en 1963(5).
En 1978, Gérard Roth publie le premier article sur les blocs de conduction persistants (d’une durée supérieure à 2 ans) qu’il a pu observer chez un patient souffrant d’une neuropathie par fragilité héréditaire des nerfs périphériques à la pression(6).
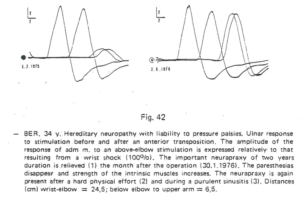
Bloc de conduction persistant enregistré par Gérard Roth en 1978(6)
Lors du congrès de l’American Academy of Neurology d’avril 1979, Richard A. Lewis, Austin J. Sumner, Mark J. Brown et Arthur K. Asbury présentent sous forme d’un poster un travail original Chronic multifocal demyelinative neuropathy : a unique disorder with persitent conduction block. Ils rapportent cinq patients avec une symptomatologie sensitivo-motrice et des blocs de conduction persistants en dehors des sites d’enclavement habituels (7). Cette première série d’une neuropathie démyélinisante sensitivo-motrice et asymétrique avec blocs de conduction persistants sera publiée en septembre 1982 dans la revue Neurology (8).
En 1984, Gérard Roth, Josette Rohr et François Ochsner soumettent un manuscrit intitulé Motor neuropathy with proximal multifocal persistent conduction block à la revue Journal of Neurological Sciences. Ils rapportent le cas du patient zéro décrit précédemment et celui d’un second patient avec les mêmes caractéristiques électro-cliniques. Le manuscrit est malheureusement rejeté par l’éditeur qui considère les auteurs comme inexpérimentés et le diagnostic retenu comme erroné, correspondant plus vraisemblablement à une amyotrophie spinale progressive de l’adulte. Le manuscrit est alors retravaillé et axé uniquement sur le cas princeps. Cette nouvelle version, incluant Michel Magistris comme nouvel auteur, est intitulée Motor Neuropathy with proximal multifocal persistent conduction block, fasciculations and myokymia. Evolution to tetraplegia et soumise à la revue European Neurology en juin 1985. L’article ne sera finalement publié qu’en juin 1986 (2).

En 1985, à l’occasion de la réunion annuelle de l’American Association of Electromyography and Electrodiagnosis, Gareth J. Parry et Stephen Clarke présentent 2 patients répondant au diagnostic de Pure motor neuropathy with multifocal conduction block masquerading as motor neuron disease (9). Parry et Clarke publieront ensuite en 1988 5 cas similaires (10).
Le concept de neuropathie motrice pure avec blocs de conduction multifocaux, une neuropathie chronique rare à médiation immune, a été définitivement reconnue comme entité nosologique à la fin des années 1980 et au début des années 1990 (11). Les avancées concernant cette pathologie ont été progressivement marquées par la découverte des anticorps anti-gangliosides (anti-GM1) (12), l’introduction de nouvelles techniques neurophysiologiques, comme celle de la triple stimulation (13), l’approche thérapeutique avec des immunoglobulines intra-veineuses polyvalentes (14) et plus récemment le développement de l’imagerie du nerf périphérique (15).
Références
- Ochsner F, Tatu L. Multifocal motor neuropathy with persistent conduction blocks: The seminal case. Eur Neurol 2020 Nov 11; 1-3. doi: 10.1159/000511732. Online ahead of print.
- Roth G, Rohr J, Magistris MR, Ochsner F. Motor neuropathy with proximal multifocal persistent conduction block, fasciculations and myokima, evolution to tetraplegia. Eur Neurol 1986; 25: 416–423.
- Seddon HJ. A classification of nerve injuries. BMJ 1942; August 29: 237–239.
- Denny-Brown D, Brenner C. The effect of percussion of nerve. J Neurol Neurosurg Psychiatry 1944; 7: 76–95.
- McDonald WI. The effects of experimental demyelination on conduction in peripheral nerve: a histological and electrophysiological study. II. Electrophysiological observations. Brain 1963; 86: 501–524.
- Roth G. Intranervous regeneration of lower motor neuron. Electromyogr Clin Neurophysiol 1978; 18: (I)225–288, (II) 311–350.
- Lewis RA, Sumner AJ, Brown MJ, Asbury AK. Chronic multifocal demyelinative neuropathy: A unique disorder with persistent conduction block. Neurology 1979; 29(4): 610–611.
- Lewis RA, Sumner AJ, Brown MJ, Asbury AK. Multifocal demyelinating neuropathy with persistent conduction block. Neurology 1982; 32: 958–964.
- Parry GJ, Clarke S. Pure motor neuropathy with multifocal conduction block masquerading as Motor Neuron Disease. Muscle Nerve 1985; 8: 617.
- Parry GJ, Clarke S. Multifocal acquired demyelinating neuropathy masquerading as Motor Neuron Disease. Muscle Nerve 1988; 11: 103–107.
- Lange DJ, Trojaborg W, Latov N, Hays AP, Younger DS, Uncini A, Blake DM, Hirano M, Burns SM, Lovelace RE, et al. Multifocal motor neuropathy with conduction block. Is it a distinct clinical entity. Neurology 1992; 42: 497-505
- Pestronk A, Cornblath DR, Ilyas AA, Baba H, Quarles RH, Griffin JW, Alderson K, Adams RN. A treatable multifocal motor neuropathy with antibodies to GM1 ganglioside. Ann Neurol 1988; 24: 73-78.
- Roth G, Magistris M. Identification of motor conduction block despite desynchronization. A method. Electromyogr Clin Neurophysiol 1989; 29: 305-313.
- Kaji R, Shibasaki H, Kimura J. Multifocal demyelinating motor neuropathy. Cranial nerve involvement and immunoglobulin therapy. Neurology 1992; 42: 506-509
- Beekman R, van den Berg LH, Franssen H, Visser LH, van Asseldonk JT, Wokke JH. Ultrasonography shows extensive nerve elargements in multifocal motor neuropathy. Neurology 2005; 65: 305-307.
 Espace adhérent
Espace adhérent
